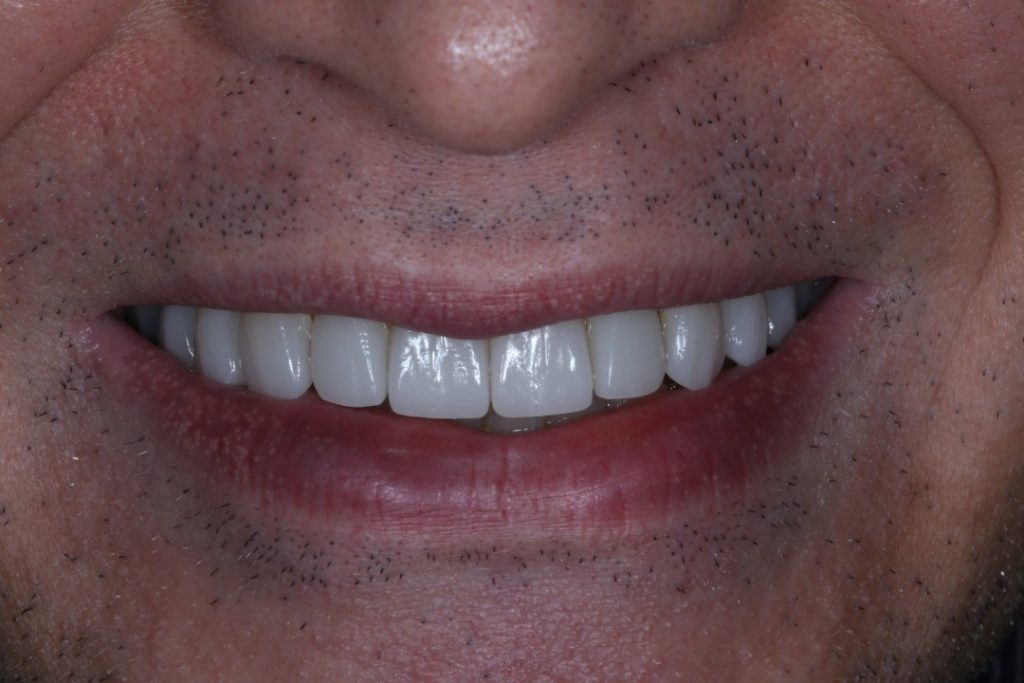
نکاتی برای جراحی ایمپلنت در ناحیه استتیک
دکتر علیرضا جهانگیرنیا
متخصص جراحی دهان و فک و صورت – ایمپلنتولوژیست
عضو هیأت مدیره جامعه دندانپزشکی ایران

دکتر علیرضا آشوری
دندانپزشک – ایمپلنتولوژیست

بدون شک یکی از دشوارترین درمانهای جراحی در حیطه دندانپزشکی ایمپلنت، جراحی در قدام ماگزیلا یا همان ناحیه استتیک است. حساسیت جراحی در این ناحیه در حدی است که گاهی از آن به قدم زدن در میدان مین یاد میشود. جراحی ایمپلنت به جای یک یا چند دندان قدامی ماگزیلاری به راحتی میتواند به یک چالش پایان ناپذیر برای دندانپزشک و بیمار تبدیل شود. بنابراین انتخاب مناسب کیس و تبعیت از پروتکلهای درمانی باید با نهایت دقت همراه باشند تا احتمال خطا حین درمان به حداقل ممکن کاهش یابد. در این نوشتار به طور خلاصه به چند نکته مهم در ارتباط با جراحی ایمپلنت در ناحیه استتیک خواهیم پرداخت.
- علت از دست رفتن دندان
دندانها به دلایل مختلفی ممکن است از دست رفته یا قابل نگهداری نباشد. بیماریهای پیشرفته پریودونتال، پوسیدگیهای شدید و وسیع، بیماریهای پیشرفته اندودونتیک، تروما، درمانهای ناقص قدیمی یا علل مادرزادی در زمره علل از دست رفتن دندانها هستند. در قدام ماگزیلا به دلیل حساسیت تکنیکی بسیار بالا و نیاز مبرم به ذره ذره استخوان موجود، دانستن علت از دست رفتن دندان ممکن است استراتژی و طرح درمان را به طور کامل تغییر دهد. مثلا اگر دندان بر اثر یک درمان اندودونتیک ناقص و آبسه مزمن قادر به نگهداری نیست، دندانپزشک باید این احتمال را در نظر بگیرد که استخوان ناحیه فاسیال تخریب شده و در صورت کنار زدن فلپ با یک دهی سنس یا فنستریشن نسبتا بزرگ روبرو خواهد شد. در این شرایط قطعا جایگذاری فوری ایمپلنت ریسک بسیار بالایی داشته و بهتر است بعد از اکسترکشن، از تکنیکهای حفظ ساکت استفاده شده و بعد از گذشت چند ماه، جراحی قرارگیری ایمپلنت انجام شود. یا فرضا اگر علت از دست رفتن دندان بیماری پریودونتال است، دندانپزشک باید پس از اطمینان از رعایت دقیق بهداشت دهان توسط بیمار درمان ایمپلنت را آغاز کند چراکه تداوم بهداشت نامناسب قطعا به شکست درمان منتهی خواهد شد.
- چقدر استخوان کافی است؟
در قدام ماگزیلا بطور کلی در ناحیه باکال با استخوان نازکی روبرو هستیم که به سادگی ممکن است بعد از تکمیل درمان، دچار تحلیل شده و به دنبال تحلیل ثانویه بافت نرم، عملا دندانپزشک را با یک دردسر بزرگ روبرو کند. بنابراین بهتر است در زمان انتخاب قطر مطلوب ایمپلنت، ضخامت استخوان در ناحیه باکال به دقت بررسی شود. برخی محققان حداقل ضخامت مطلوب برای استخوان باکال در ناحیه استتیک را یک و نیم میلیمتر و برخی دیگر یک و هشت دهم میلیمتر عنوان کردهاند. توصیه بر این است که ضخامت استخوان باکال در هیچ حالتی پس از جراحی کمتر از یک و نیم میلیمتر نباشد. پس اگر میبینید که انتخاب یک فیکسچر با قطر چهار و نیم ضخامت استخوان باکال را به زیر یک و نیم میلیمتر کاهش میدهد، از یک فیکسچر با سایز کوچکتر مثلا در اینجا با قطر 4 استفاده کنید. در عین حال، توصیه میشود حتی در صورت وجود ضخامت یک و نیم میلیمتری، بازهم استخوان باکالی را با گرفتهای استخوانی آگمنت کنید.
- جایگذاری فوری یا تاخیری؟
جایگذاری فوری و تاخیری هر کدام مزایا و معایب خاص خود را دارند. اما در ناحیه استتیک که یک اشتباه کوچک ممکن است به قیمت نابودی کل درمان تمام شود باید با احتیاط و حتی وسواس پروتکل مربوط به جراحی فوری یا تاخیری را اجرا کرد. بسیاری از دندانپزشکان ترجیح میدهند بلافاصله بعد از خارج کردن دندان، ایمپلنت را در ساکت قرار داده و از مزیت سرعت و پزیشن دیکته شده توسط ساکت خالی دندان بهرهمند شوند.
در این حالت میتوان یک یا کراون موقتی را فورا در محل قرار داد تا ساختار بافت نرم بین دندانی حفظ شدهو از کلاپس بافت نرم جلوگیری شود.با این حال اگر شرایط زیر وجود داشته باشند این روش منع تجویز دارد: وجود علایمی از ضایعات پاتولوژیک پریآپیکال، بیماری پریودونتال حاد، عفونت یا دیفکتهای استخوان، شکل ریشه دندان کشیده شده اجازه قرار دادن یک ایمپلنت مطلوب را ندهد یا کمتر از 5 میلیمتر استخوان فراتر از آپکس ریشه باشد که اجازه ثبات اولیه را ندهد. وقتی این روش انتخاب میشود، مهم است که از یک تکنیک اکسترکشن بدون تروما استفاده شود و برشها طوری طراحی شوند که پاپیلا حفظ شده و بافتهای اطراف ساپورت شوند تا تحلیل بافت نرم به حداقل برسد.
اما باید توجه داشت که پس از اکسترکشن دندان، ضخامت استخوان باکال گاهی کمتر از یک و نیم میلیمتر بوده و این مساله خطر تحلیل استخوان را افزایش میدهد. مساله بعدی اینکه در جایگذاری فوری برای تامین ثبات اولیه لازم است فیکسچر عمیقتر از ناحیه اپیکال ساکت قرار داده شود. همین مساله ممکن است با کمی بیدقتی بخصوص در انتخاب طول فیکسچر، به قرارگیری بیش از حد اپیکالی ایمپلنت منجر شده و بازسازی ایمپلنت با پروتز را به لحاظ استتیک به یک چالش جدی تبدیل کند. چنین شرایطی ممکن است به ساخته شدن یک کراون قدامی بلند و بیقواره منتهی شود. مساله بعدی اینکه معمولا در جایگذاری فوری، فلپ بافت نرم مشابه آنچه در بارگذاری تاخیری انجام میشود، کنار زده نشده و در نتیجه دندانپزشک ممکن است دیفکتهای احتمالی در کورتکس باکالی را از قلم بیندازد. در نتیجه توصیه میشود اگر حتی درصدی در ایدهآل بودن کامل شرایط شک دارید، از روش جایگذاری تاخیری برای جراحی ایمپلنت در ناحیه استتیک استفاده کنید.
- مدیریت بافت نرم
یکی از مهمترین چالشهای ایمپلنت در قدام ماگزیلا، به مدیریت صحیح بافت نرم باز میگردد. واضح است که اگر بافت نرم کیفیت و وضعیت مطلوبی نداشته باشد، لبخند بیمار زیبایی قابل قبولی نخواهد داشت. از جمله نکات اصلی در این زمینه میتوان به میزان بافت کراتینیزه اشاره کرد. اصولا برای داشتن زیبایی مطلوب در ناحیه استتیک، وجود یک نوار ضخیم و قطور بافت کراتینیزه ضروری است. اگر در ناحیه استتیک بافت کراتینیزه کافی نداشته باشیم، خطر تحلیل لثه، اکسپوز شدن قطعات فلزی و ناراحتی بیمار موقع مسواک زدن و غذا خوردن وجود خواهد داشت. بنابراین لازم است پیش از جایگذاری ایمپلنت مقدار لثه کراتینیزه به دقت بررسی شده و درصورت کافی نبودن پهنای آن، با انواع جراحیهای پلاستیک لثه، ضخامت بافت کراتینیزه افزایش داده شود.
بیوتایپ نازک لثه یکی دیگر از چالشهای جراحی ایمپلنت در قدام ماگزیلا است. بیوتایپ نازک یعنی شرایطی که سایه یک پروب پریودونتال در داخل سالکوس، از ورای لثه دیده شود. با بیوتایپ نازک و دالبری، هر عمل جراحی، بصورت طبیعی منجر به درجاتی از تحلیل بافت نرم و ریمدلینگ تحلیلی استخوان زیرین(underlying resorptive osseous remodeling) میشود. به علاوه، در این فرم بیوتایپ معمولا حداقل مقدار بافت کراتینیزه برای تامین ثبات و بهبود استتیک وجود دارد. در چنین شرایطی توصیه میشود بیوتایپ نازک لثه با پیوند بافت همبندی به یک بیوتایپ ضخیمتر تبدیل شود.
بطور کلی جایگذاری ایمپلنت در بیوتایپ نازک و دالبری باید پالاتالیتر انجام شود تا کلار فلزی ایمپلنت پوشانده شده و در عین حال باید آپیکالیتر باشد تا ایمرجنس پروفایل(emergence profile) مطلوبتری حاصل شود.برعکس، بیوتایپ ضخیم و فلت نسبت به تحلیل مقاومتر است چرا که در این بیماران باند ضخیم لثه کراتینیزه بطور متوسط 41/1 (یک و چهل و یک صدم) میلیمتر ضخامت داشتهو بنابراین حفظ ثبات و دستیابی به نتیجه استتیک قابل پیشبینی در آنها سادهتر است
- انتخاب قطر و محل مناسب ایمپلنت
جدا از ابعاد باکولینگوالی و مزیودیستالی استخوان در محل قرارگیری ایمپلنت، عوامل دیگری نیز در تعیین قطر ایمپلنت نقش دارند. نخست اینکه محل قرارگیری ایمپلنت باید بر اساس محل قرارگیری رستوریشن در آینده باشد. به عبارت دیگر جراح باید تجسم سه بعدی رستوریشن آینده را در اختیار داشته باشد تا بتواند با دقت بیشتری محل قرارگیری ایمپلنت را تعیین کند. نکته دوم تامین یک ایمرجنس پروفایل مطلوب است. زمانی میتوان یک ایمرجنس پروفایل مطلوب ایجاد کرد که قطر ایمپلنت انتخاب شده مشابه ریشهای باشد که جایگزین آن میشود.قطر ایمپلنت با توجه به سایز ریشه و آناتومی کرست استخوانی تعیین میشود که در شرایط عادی 5/1 (یک و نیم) تا 2 میلیمتر آپیکالیتر از کرست CEJ است. بنابراین قطر پیشنهاد شده ایمپلنت برای تامین ایمرجنس پروفایل طبیعی باید برابر با عرض مزیودیستالی دندان در ناحیه CEJ منهای 2 میلیمتر باشد.
تعیین موقعیت فاسیولینگوالی ایمپلنت نیز تابع شرایط خاصی است. از سطح اکلوزال، کلار ایمپلنت باید داخل خطی مجازی قرار بگیرد که لبههای انسیزال دندانهای مجاور را بهم متصل میکند. از سطح سرویکال، محور طولی فیکسچر ایمپلنت باید 4 میلیمتر داخلتر از ناحیه سرویکال دندانهای مجاور قرار گرفته و بخش خارجی کلار فیکسچر ایمپلنت باید 2 میلیمتر از کانتور باکال دندانهای مجاور داخلتر قرار گیرد.بنابراین، اگر محور ایمپلنت با محور رستوریشن هم راستا باشد، طول کراون مشابه دندانی خواهد بود که جایگزین شده است. با این حال، اگر برای دستیابی به یک نتیجه استتیک مطلوب، نیاز داشته باشیم ایمپلنت در موقعیت پالاتالی قرار گیرد، آنوقت فیکسچر باید آپیکالیتر قرار داده شود؛ قانون کلی این است که به ازاء هر 1 میلیمتر موقعیت پالاتالی، ایمپلنت باید 1 میلیمتر آپیکالیتر قرار داده شود.برای پیشگیری از زاویه فاسیالی و نسبت نامناسب کراون به ایمپلنت و ارتباط نامناسب اکلوزالی، یک زاویه پالاتالی 5 درجهای برای ایمپلنت پیشنهاد میشود.
موقعیت آپیکوکرونالی ایدهآل کلار ایمپلنت با کانتور دنتیشن اطراف نیز قابل تعیین است. اگر روی دندانهای کناری تحلیل لثه وجود نداشته باشد، ایمپلنت باید 2 میلیمتر آپیکالیتر از خط CEJ دندانهای کناری قرار گیرد. اما اگر روی دندانهای مجاور تحلیل لثه وجود داشته باشد، ایمپلنت باید 3 میلیمتر آپیکالیتر از خط CEJ دندانهای کناری و/یا آپیکالیتر از لبه لثه فاسیال مد نظر قرار گیرد.
در نهایت اینکه اگر در تعیین محل صحیح قرارگیری ایمپلنت دچار شک و تردید هستید از لابراتوار بخواهید یک راهنمای جراحی بسازد که در آن محل ورود دریلها مشخص شده باشد. بدین ترتیب با اطمینان خاطر بیشتری میتوانید جراحی در قدام ماگزیلا را انجام دهید.
- به ارجاع هم فکر کنید
گاهی درمان نکردن و ارجاع دادن بیمار بهترین روش درمانی است! اگر با شرایطی پیچیده از لحاظ کیفیت و کمیت بافت نرم و سخت، وجود دیفکتهای وسیع، اکلوژن پیچیده، ارتفاع عمودی غیرطبیعی و مشکلات پیچیده مرتبط با دنتیشن اطراف روبرو هستید بیمار را به یک متخصص با تجربه ارجاع داده و اصطلاحا سری که درد نمیکند را دستمال نبندید. چراکه گاهی ممکن است مدیریت کامپلیکیشنهای بعدی از عهده هیچ کس برنیاید.
کیسها
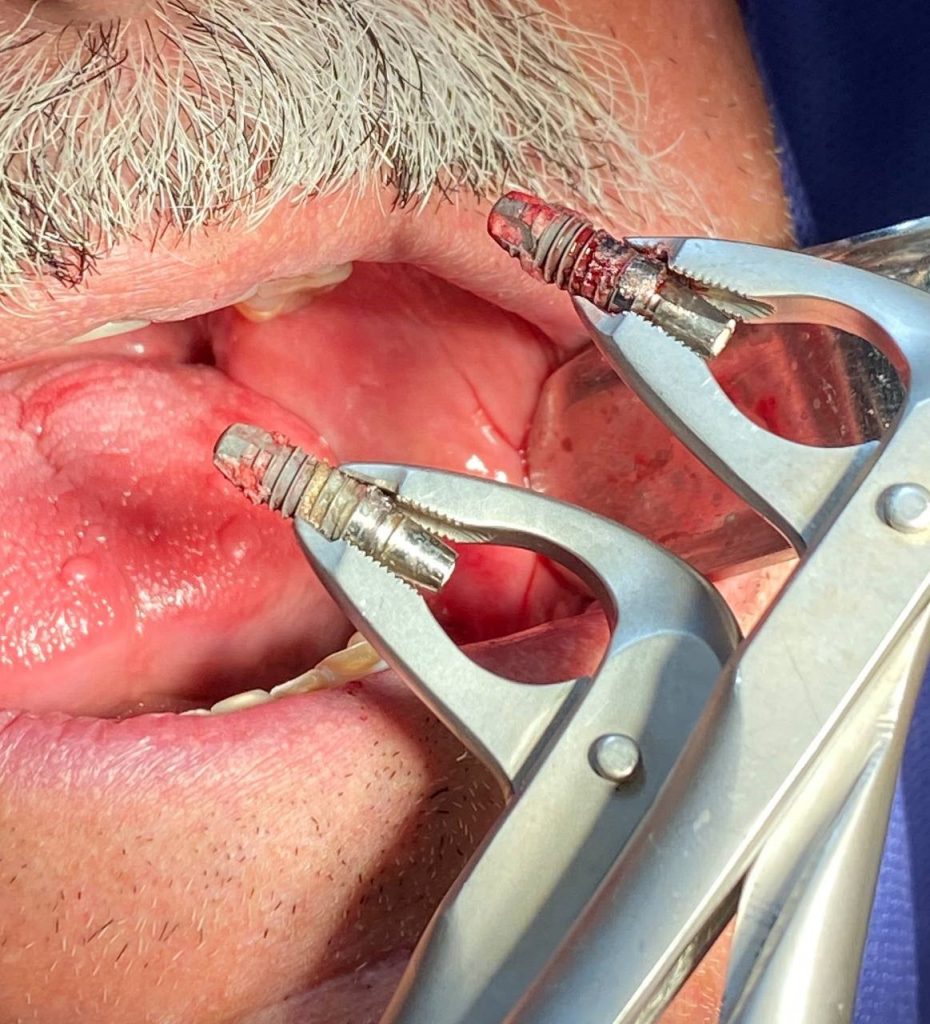
جایگذاری فوری بدون توجه به ضخامت و شرایط استخوان در محل دندان کشیده شده به شکست کامل ایمپلنتها منجر شده است.(ارجاع داده شده به دکتر جهانگیرنیا)
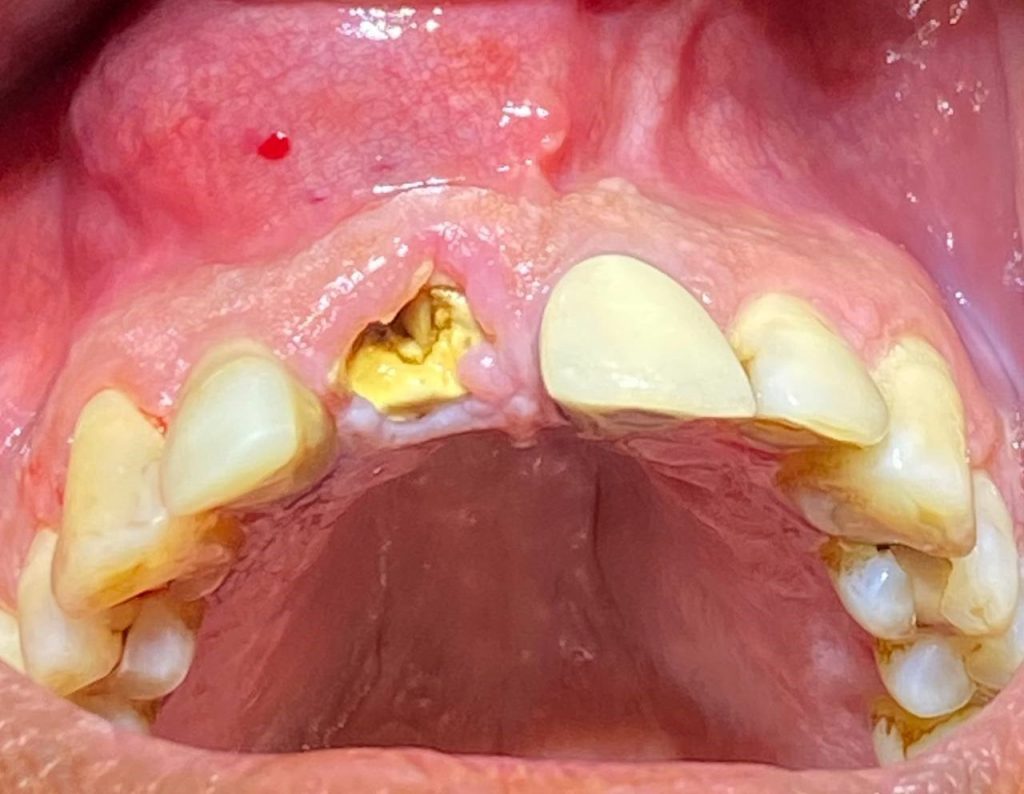
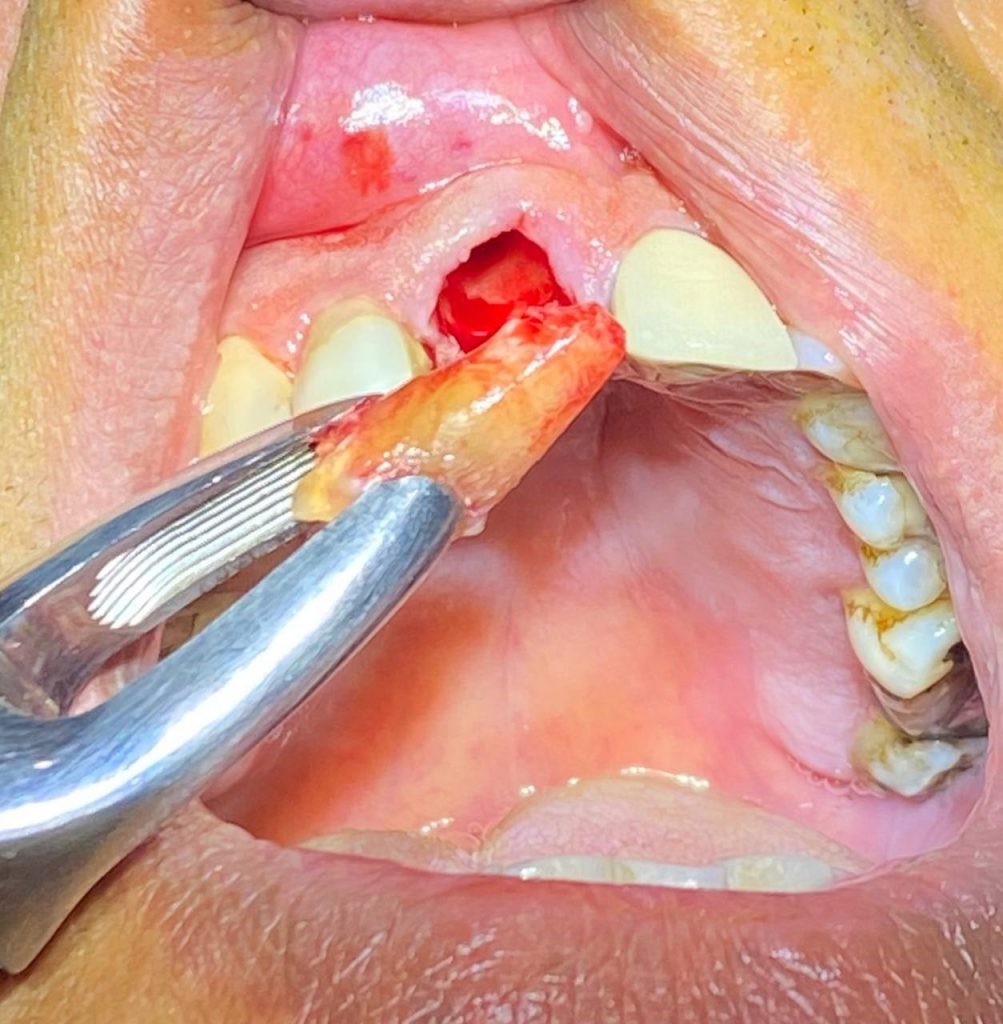
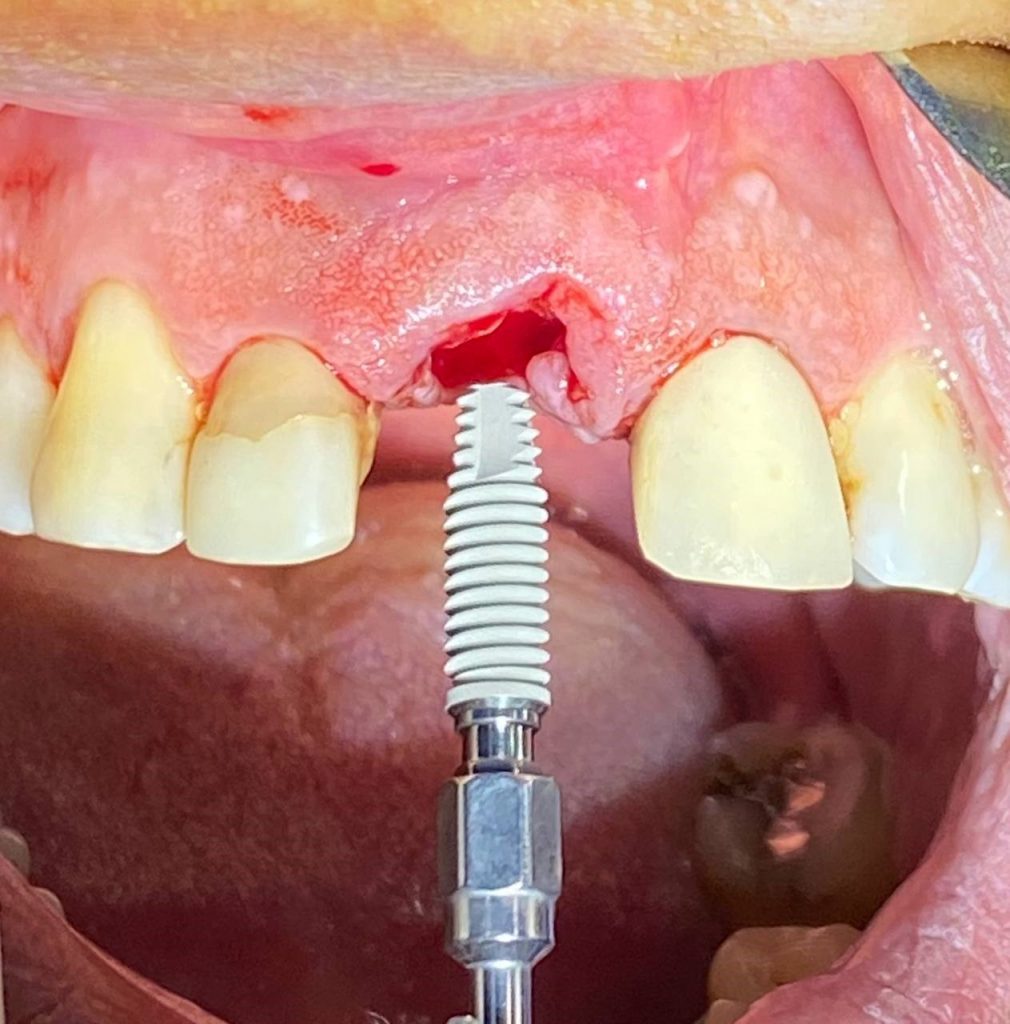
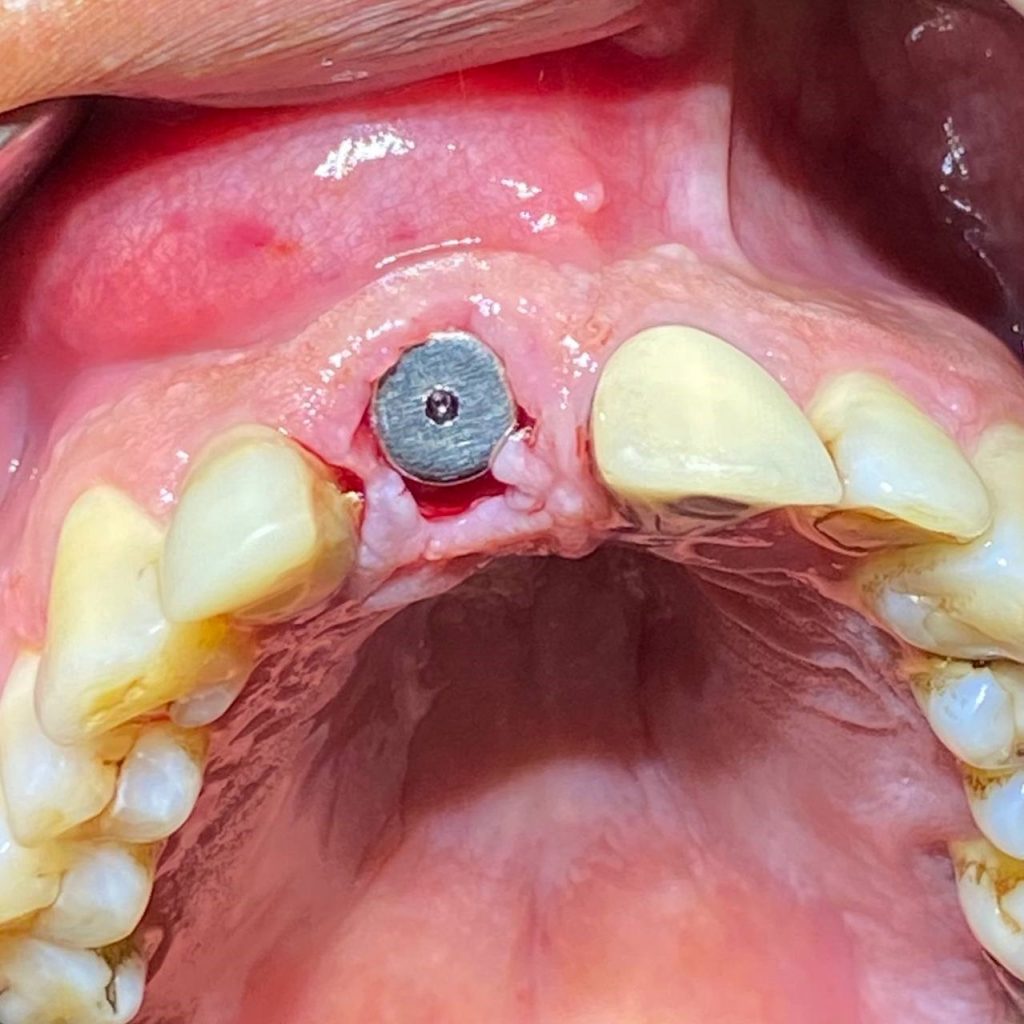
اکسترکشن با حداقل تروما و جایگذاری فوری ایمپلنت با در نظر گرفتن شرایط استخوان و وضعیت بافت نرم(درمان توسط دکتر جهانگیرنیا).