دکتر اردشیر رنجبری
پریودونتیست، ایمپلنتولوژیست

در درمانهای مختلف که بطور روزمره در مطبهای دندانپزشکی انجام میشود یکی از مواردی که گاهی آنطور که باید و شاید مورد توجه دندانپزشکان قرار نمیگیرد بافت کراتینیزه اطراف دندان یا ایمپلنتهای دندانی است. مسالهای به ظاهر ساده که بیتوجهی به آن میتواند باعث بروز عوارضی پیچیده شده و حتی تعیین کننده شکست یا موفقیت درمان باشد. در این مقاله به طور خلاصه مسائل و مشکلات مرتبط با لثه کراتینیزه، نحوه تشخیص و درمان آنها مورد بحث قرار گرفته است.
مقدمه
وجود یک لثه سالم در اطراف دندان طبیعی یا ایمپلنت یکی از عوامل موفقیت بلندمدت درمان محسوب میشود. ما دندانپزشکان باید به بافتهای اطراف دندان و ایمپلنت از این جنبه نگاه کنیم که چه بافتهایی و در چه مقداری میتوانند تامین کننده زیبایی و سلامت اطراف دندان یا ایمپلنت در بلند مدت باشند. باید به این نکته مهم توجه کرد که پلاک کنترل مطلوب از جانب بیمار نیز ارتباط تنگاتنگی با این مساله دارد.
بافتهای نرم دهان
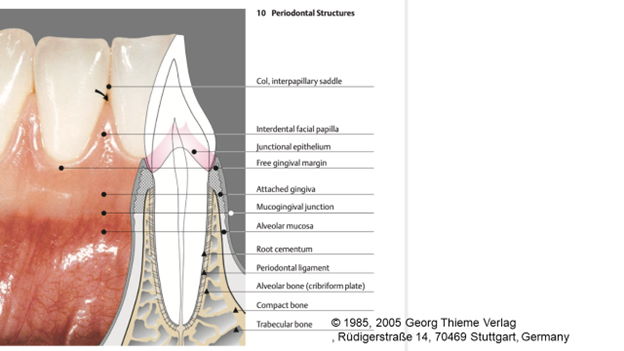
در محیط دهان به جز ناحیه دورسال زبان، بطور کلی دو نوع بافت نرم وجود دارد: کراتینیزه و غیرکراتینیزه. بافتهای کراتینیزه در سقف دهان و اطراف دندانها وجود دارند. بافتهای نرم اطراف دندان با یک خط فرضی از لثه جدا میشوند که به موکوجینجوال جانکشن(mucogingival junction) معروف است. قسمت کرونالی این خط، بافت کراتینیزه قرار دارد و قسمت اپیکالی آن از مخاط غیرکراتینیزه تشکیل شده است. مخاط غیرکراتینیزه یا همان مخاط آلوئولار کل سطح دهان و زیر زبان را مفروش میکند.
بافتهای کراتینیزه خود از دو بخش تشکیل شدهاند. یک بخش به استخوان نگهدارنده اطراف دندان چسبیدهاند که با عنوان لثه چسبیده(attached gingiva) شناخته میشوند. لبه آزاد لثه (free gingival margin) کرونالیترین بخش لثه کراتینیزه را تشکیل میدهد که به سطح دندان متصل نیست.
سلامت و تا حدی ماندگاری دندانها و ایمپلنتها تا حد قابل توجهی به وجود یا عدم وجود و همچنین مقدار بافت کراتینیزه هم در بعد عمودی و هم در بعد افقی اطراف آنها بستگی دارد.
نگاهی به چند مطالعه
در دهه هشتاد میلادی تعدادی از پریودونتولوژیستهای عمدتا سوئدی مثل Wennström و Lindhe و همکارانشان طبق تحقیقاتی که بر روی سگ های Beagle انجام دادند، نتیجه گرفتند که وجود یا عدم وجود لثه کراتینیزه، تفاوت معنی داری در سلامت پریودنتال ندارد.
در تحقیقی دیگر در این ارتباط که بر روی دانشجویان دندانپزشکی شد همین نتایج را گزارش شد. به نظر نگارنده با توجه به اینکه جمعیت مورد مطالعه از بین دانشجویان دندانپزشکی انتخاب شده و متوسط شاخص بهداشت دهانی آنها از افراد عادی بالاتر است، لذا نتایج این مطالعه با واقعیت کلینیکی همخوانی ندارد.
سلسله تحقیقات دیگری که در این زمینه انجام شد، نشان داد که ضخامت لثه کراتینیزه در بعد باکولینگوالی مهم تر از ارتفاع اکلوزوجینجیوالی آن است. به عبارت دیگر، اگر لثه کراتینیزه ارتفاع کمی در بعد ورتیکالی داشته باشد ولی ضخامت مطلوبی داشته باشد، سلامت پریودنتال را در آن ناحیه بهتر تامین میکند.
تاثیر ضخامت بافت کراتینیزه
اگر از بعد باکولینگوالی به مقطع لثه و استخوان و دندان نگاه کنیم متوجه خواهیم شد که لبه آزاد لثه از ناحیه جینجیوالی دندان آغاز شده و تا CEJ دندان امتداد مییابد و در ادامه لثه به ریشه دندان متصل میشود. این فضا یعنی از لبه آزاد لثه تا محل اتصال به ریشه، سالکوس را تشکیل میدهد که در حالت طبیعی تقریبا یک میلیمتر عمق دارد. به صورت کلینیکی، فضایی که از قاعده سالکوس تا لبه استخوان کرستال امتداد دارد عرض بیولوژیک(biological width) نام دارد. در این فضا جانکشنال اپیتلیوم و بافت همبندی (شامل الیاف پریودونتال) قرار دارند. الیاف پریودونتال(الیاف شارپی) از سمت لترال(خارجی) به لثه و از طرف داخلی به فرم عمودی به سمنتوم متصل هستند. طبعا هرچه میزان این الیاف بیشتر و متراکمتر باشد، مقاومت لثه در برابر محرکهای مکانیکی بیشتر خواهد بود. این اتفاق زمانی رخ میدهد که حجم بافت همبند در ناحیه مذکور زیاد باشد که به لحاظ کلینیکی از آن به لثه کراتینیزه ضخیم تعبیر میشود و بر همین اساس انواع بایوتایپ لثه(gingival biotype) تعریف میشود.
محرکهای مکانیکی که به آنها اشاره کردیم طیف متفاوتی را شامل میشوند از یک لقمه غذایی تا تروما ناشی از کشش فرنوم تا حتی تروما ناشی از کشش لب؛ اگر لثه چسبیده کراتینیزه وجود نداشته باشد و فقط مخاط متحرک غیرکراتینیزه در آن ناحیه وجود داشته باشد، مقاومت در برابر این محرکهای مکانیکی پایین است. به همین دلیل میتوان به سادگی نتیجه گرفت که لثه چسبیده کراتینیزه نسبت به مخاط متحرک غیرکراتینیزه بسیار بهتر و موثرتر میتواند در برابر محرکهای مکانیکی و نفوذ باکتریها مقاومت داشته باشد.
از لحاظ بالینی، لثه کراتینیزه نسبت به لثه غیرکراتینیزه کمرنگتر و صورتیتر دیده میشود. علت این است که لایه شاخی حاوی کراتین که در خارجیترین لایه لثه کراتینیزه قرار دارد، عروق خونی زیرین را پوشانده و مانع پروجکشن رنگ سرخ آنها میشود. اما در مخاط غیرکراتینیزه چون این لایه وجود ندارد، انعکاس رنگ سرخ عروق در لایههای زیرین به راحتی از بیرون دیده شده و در نتیجه مخاط غیرکراتینیزه قرمزتر دیده میشوند. از طرف دیگر مقدار بافتهای کلاژن در لثه چسبیده بسیار بیشتر از مخاط غیرکراتینیزه متحرک است. این الیاف کلاژن مثل یک توپ پرباد عمل میکنند که اگر به آن فشار وارد کنیم ممکن است مقداری سطح آن فرو رود ولی بلافاصله بعد از برداشتن فشار به حالت اول برمیگردد.
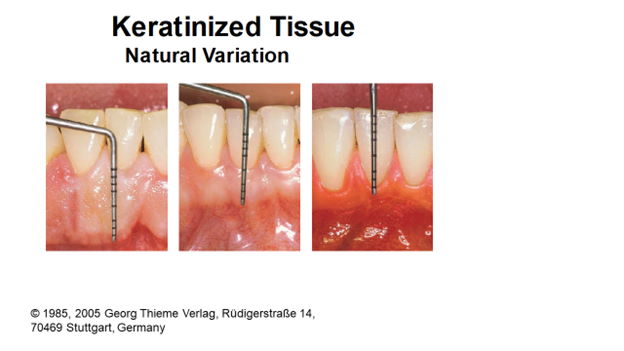
چقدر لثه کراتینیزه کافی است؟
یک سوال بسیار مهم و رایج این است که پهنای لثه کراتینیزه در بعد اکلوزوجینجیوالی اطراف یک دندان طبیعی یا ایمپلنت باید چقدر باشد تا تامین کننده سلامت بلندمدت دندان یا ایمپلنت باشد؟ واقعیت این است که در این مورد بین محققان رشته پریودونتولوژی اختلاف نظر وجود داشته و از یک تا چهار میلیمتر متغیر است. مثلا اگر دندانی پوسیدگی نداشته باشد و در آینده هم قرار نباشد کار رستوریتیو سنگین و فول کاورج روی آن انجام شود، پلاک کنترل بیمار خوب باشد و ریسک فاکتوری مثل کشش فرنوم وجود نداشته باشد حتی یک میلیمتر لثه کراتینیزه هم کافی خواهد بود.
اما در حال حاضر بسیاری از محققان پریودنتولوژی روی ضخامت 2 میلیمتر اتفاق نظر دارند به شرطی که قرار به انجام درمانهای رستوریتیو در ناحیه سالکوس لثه نباشد. اما اگر قرار است یک ترمیم کلاس 5 عمیق که زیر لثه میرود یا یک کراون با مارجین زیرلثه قرار داده شود، حداقل مقدار بافت کراتینیزه باید 2 میلیمتر باشد ولی اگر 3 میلیمتر باشد به مراتب بهتر و مطلوبتر است.
همچنین در مورد میزان و ابعاد لثه کراتینیزه اطراف ایمپلنت Linkevicius از کشور لیتوانی طی سلسله مقالات ارزشمندی اعلام کرد که علاوه بر لزوم وجود لثه کراتینیزه در بعد افقی( با ضخامت حداقل ۲میلی متر)، ارتفاع عمودی بافت نرم نیز حداقل میبایستی به میزان ۳ میلی متر تا راس کرست استخوان وجود داشته باشد تا سلامت بیولوژیک استخوان در اطراف ایمپلنت حفظ شود.
علایم کلینیکی فقدان یا کمبود لثه کراتینیزه
به لحاظ کلینیکی بیمارانی که اطراف دندان یا بخصوص اطراف ایمپلنت لثه کراتینیزه ندارند موقع غذا خوردن و مسواک زدن در آن ناحیه احساسی نامطلوب(discomfort) دارند و ناراحت هستند. این بیماران در مراجعه به دندانپزشک عنوان میکنند که از ایمپلنت و پروتز راضی هستند و ولی موقع غذا خوردن گرچه میتوانند به راحتی غذا را بجوند ولی اطراف ایمپلنت احساس خوشایندی ندارند.
روش کلینیکی تشخیص وجود لثه کراتینیزه استفاده از رول تست(roll test) است. بدنه یک پروب پریودونتال را در ناحیه آپیکال وستیبول روی مخاط آلوئولار قرار داده و به سمت کرونال حرکت میدهیم. در این حالت مخاط لوله(rolled) شده و به سمت کرونال حرکت میکند. جایی که مخاط دیگر به سمت بالا حرکت نکند موکوجینجیوال جانکشن یا محل اتصال مخاط چسبیده کراتینیزه به مخاط متحرک است. از موکوجینجیوال جانکشن به سمت کرونال، لثه کراتینیزه است.
انواع بایوتایپ لثه(Gingival Biotype)
بر اساس ضخامت بافت کراتینیزه در ابعاد باکولینگوالی ما چند نوع بایوتایپ در لثه خواهیم داشت. توجه داشته باشید که حجم و ضخامت و وضعیت لثه کراتینیزه بطور ژنتیکی در افراد مختلف متفاوت است.
اگر مجموعه بافت همبندی و اپیتلیوم ضخیمتر بوده و تراکم الیاف کلاژن در بافت همبندی بیشتر باشد ما یک بایوتایپ ضخیم(thick) خواهیم داشت و اگر این مجموعه نازک و ظریف و کم حجم باشد به سمت بایوتایپ نازک(thin) حرکت خواهیم کرد. برای تشخیص کلینیکی بایوتایپ لثه میتوان یک پروب را داخل سالکوس لثه قرار داد. اگر پروب از ورای لثه دیده نشود با یک بایوتایپ ضخیم طرف هستیم و اگر پروب دیده شد آنوقت بایوتایپ ما نازک خواهد بود. این بایوتایپها میتوانند به شکل thin-scalloped و thick-flat باشند.
در بیماران با بایوتایپ نازک حالت اسکالوپ معمولا عمیق است و گاهی از CEJ اپیکالیتر قرار میگیرد. در چنین شرایطی خطر تحلیل لثه باکالی به شدت افزایش مییابد. حالا فرض کنید بیماری با بایوتایپ نازک در دندانهای قدامی ماگزیلاری، لب کوتاه(high lip line) و گامی اسمایل به ما مراجعه کند و متقاضی درمان زیبایی در آن ناحیه باشد. کار کردن برای این بیماران مثل قدم زدن در میدان مین است! یک اشتباه کوچک در چنین بیمارانی میتواند به یک کامپلیکیشن استتیک بسیار پیچیده منجر شود.
از طرف دیگر فرض کنید میخواهیم برای بیماری یک درمان کراون انجام دهیم. اگر لبه کراون بیشتر از نیم میلیمتر زیر لثه قرار بگیرد یعنی به عرض بیولوژیک تجاوز شود، با واکنش بافتهای پریودونتال روبرو خواهیم شد. اگر بایوتایپ ضخیم باشد این واکنش بصورت افزایش حجم، خونریزی موقع پروبینگ و التهاب لثه است ولی اگر بایوتایپ نازک باشد واکنش به صورت تحلیل لثه(gingival recession) و متعاقب آن تحلیل استخوان(bone resorption) است.
اهمیت لثه کراتینیزه اطراف ایمپلنت
در ایمپلنت اهمیت بافت کراتینیزه حتی از دندان طبیعی هم بیشتر است. ضخامت لثه کراتینیزه در اطراف ایمپلنت تفاوتی با دندان طبیعی ندارد با این تفاوت که بخاطر عدم وجود سمنتوم روی ایمپلنت، الیاف پریودونتال اطراف ایمپلنت امکان نفوذ و اتصال به ایمپلنت را ندارند و در نتیجه جهتگیری این الیاف برخلاف دندان طبیعی، موازی سطح ایمپلنت است. پس در اینجا نقش لثه کراتینیزه حتی مهمتر از دندان طبیعی است چون اتصال محکم لثه کراتینیزه به ناحیه کلار(collar) ایمپلنت نقشی اساسی در جلوگیری از نفوذ باکتریها به نواحی اپیکالی سالکوس دارد. توجه داشته باشید که در ایمپلنتها، چون نحوه اتصال الیاف بافت همبندی (Supracrestal)مشابه الیاف شارپی متصل به سمنتوم ریشه نیست، اگر باکتریها از ناحیه کف سالکوس فراتر بروند میتوانند آسانتر به استخوان اطراف ایمپلنت نفوذ کرده و باعث پریایملنتایتیس(peri-implantitis) شوند. در عین حال وجود لثه کراتینیزه برای رعایت صحیح بهداشت توسط بیمار ضروری است چون اگر لثه کراتینیزه وجود نداشته باشد یا مقدارش کافی نباشد بیمار موقع مسواک زدن احساس ناخوشایندی داشته و خواه ناخواه آنطورکه باید و شاید اصول بهداشتی را رعایت نخواهد کرد که به نوبه خود باعث تجمع پلاک و پری ایمپلنت موکوزایتیس(Peri- Implant Mucositis)) یا پری ایمپلنتایتیس میشود. از جنبه استتیک هم وجود لثه کراتینیزه برای دستیابی به یک وضعیت استتیک مطلوب بخصوص در ناحیه قدامی کاملا ضروری است.
یک نکته مهم در ارتباط با بافت کراتینیزه در ایمپلنتها استفاده از تکنیک پانچ(punch) برای قرار دادن هیلینگ اباتمنت است. گاهی اوقات لثه کراتینیزه ما در اطراف ایمپلنتی که به صورت ساب مرج قرار گرفته زیاد نیست ولی قابل قبول است. اما دندانپزشک برای قرار دادن هیلینگ اباتمنت از تکنیک پانچ استفاده کرده و همان بافت کراتینیزه اندک را هم دور میاندازد و بدین ترتیب اطراف ایمپلنت دیگر بافت کراتینیزه کافی نخواهیم داشت. بطور کلی توصیه پریودونتیستها بر این است که بجای تکنیک پانچ، با یک برش کرستال ایملپنت اکسپوز شده و هیلینگ بسته شود تا بافت کراتینیزه کاملا حفظ شود.
ارتباط مستقیم ضخامت لثه و استخوان
یک نکته مهم اینکه معمولا وقتی بایوتایپ لثه نازک و ظریف باشد، استخوان زیرین هم ظریف و نازک خواهد بود و احتمال وجود دهیسنس یا فنستریشن هم بسیار بالا است. این مساله در مورد ایمپلنتها هم مصداق دارد با این تفاوت که در ایمپلنت علاوه بر نازکی استخوان، بخاطر نازکی لثه، سایه فلز اباتمنت یا قسمت کرستال فیکسچر از زیر لثه دیده خواهند شد(metal show) که یک مشکل استتیک جدی محسوب میشود. برعکس اگر ضخامت لثه بیشتر باشد مطمئنا چنین مشکلی پیش نخواهد آمد. تحقیقات نشان داده اگر لثه کراتینیزه از بالای کرست استخوان تا لبه مارجین لثه را به سه قسمت تقسیم کنیم، اگر ضخامت یک سوم میانی حداقل چیزی حدود دو میلیمتر باشد سایه فلز از زیر لثه دیده نخواهد شد.
مشکلات موکوجینجیوال
فقدان لثه کراتینیزه میتواند به بروز مشکلات موکوجینجیوال منجر شود. علایم کلینیکی این مشکلات تحلیل لثه و افزایش عمق پروبینگ اپیکالیتر از موکوجینجیوال جانکشن را شامل میشود. تحلیل لثه عبارت است از حرکت آپیکالی مارجین لثه. این مساله به دلایل مختلفی ممکن است اتفاق بیفتد که رایجترین علل آن عبارتند از مسواک زدن با روش غلط ، استفاده از مسواک زبر و بیماریهای پریودونتال. در تحلیل لثه علاوه بر شکایت بیمار از مشکلات استتیک، احتمال حساسیت دندان و خطر پوسیدگی ریشه هم وجود دارد.
توجه کنید که بافت همبند در قاعده سالکوس محکم به دندان چسبیده و با ایجاد یک سیل(seal) فیزیولوژیک مانع نفوذ پروب به مناطق اپیکالیتر میشود. وقتی این بافت وجود ندارد سیل این ناحیه هم وجود نخواهد داشت و عمق سالکوس به راحتی به سمت اپیکال گسترش خواهد یافت. پرسش بسیار مهم اینکه چه زمانی این سیل وجود ندارد؟ پاسخ این است که زمانی که بافت کراتینیزه وجود نداشته باشد. در این شرایط وقتی لب را کنار میزنیم، لثه کاملا از دندان یا ایمپلنت جدا میشود که یک مشکل بسیار جدی است و به سادگی میتواند به از دست رفتن دندان یا ایمپلنت منجر شود.
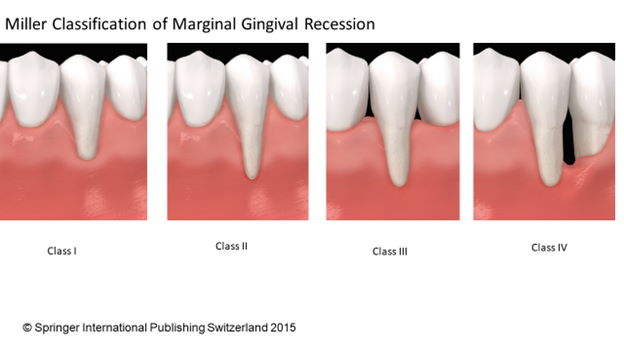
طبقهبندی میلر(Miller) برای تحلیلهای لثه
طبق طبقهبندی میلر، تحلیل لثه در چهار حالت ممکن است اتفاق بیفتد. در کلاس 1 و 2 نواحی اینتردنتال دچار اتچمنت لاس نیستند. در کلاس 1 تحلیل در ناحیه باکال شروع شده ولی هنوز به موکوجینجیوال جانکشن نرسیده و در کلاس 2 از موکوجینجیوال جانکشن فراتر رفته است. در کلاس 3 و 4 تحلیل لثه از موکوجینجیوال جانکشن فراتر رفته و در نواحی اینتردنتال اتچمنت لاس اتفاق افتاده که بر حسب شدت میتواند در کلاس 3 یا 4 باشد. بطور کلی کلاس 1 و 2 میلر در صورت انتخاب روش جراحی مناسب و اجرای صحیح آن، به درمان روت کاورج(root coverage) به خوبی پاسخ داده و میتوان با درصد بالایی از موفقیت آنها را درمان کرد ولی کلاس 3 و 4 پاسخ مطلوبی به درمان نشان نداده و پروگنوز مناسبی ندارند.
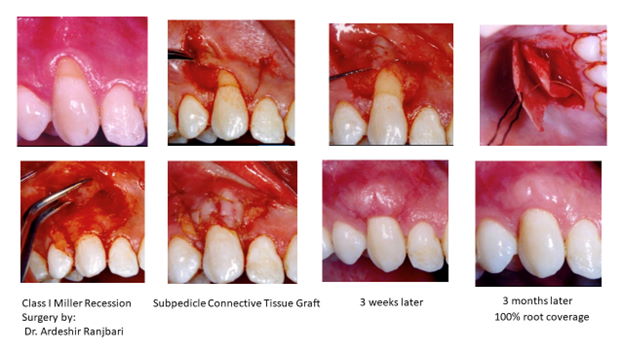
درمان مشکلات موکوجینجیوال و کمبود لثه کراتینیزه
برای درمان مشکلات موکوجینجیوال از جراحیهای پریوپلاستیک استفاده میشود که در اینجا به طور خلاصه به آنها اشاره خواهیم کرد.
یکی از این جراحیها با هدف جینجیوال آگمنتیشن(gingival augmentation) انجام میشود. در جینجیوال آگمنتیشن، هدف افزایش لثه کراتینیزه در ناحیه اپیکال محل فعلی لثه است تا تحلیل لثه از این بیشتر نشده و در همین محل متوقف شود. به عبارت دیگر هدف ما در جینجیوال آگمنتیشن، پوشش ریشه نیست. برای این کار از ناحیه کام پیوند لثه آزاد(free gingival graft) برداشته شده و در ناحیه مورد نظر فیکس میشود. اشکال بزرگ این تکنیک این است که استتیک چندان مطلوبی ندارد و به همین دلیل معمولا در فک پایین مورد استفاده قرار میگیرد که چندان در معرض دید نیست.
حالت دیگر این است که علاوه بر افزایش ابعاد لثه کراتینیزه، روت کاورج هم انجام دهیم که جراحیهای بسیار متنوعی را شامل میشوند. نخستین درمانهای جراحی روت کاورج در دهه 1960 ابداع و معرفی شدند و به مرور تکامل پیدا کردند.
سادهترین روش برای پوشش ریشه همان پیوند لثه آزاد است که گاهی برای پوشش ریشه هم استفاده میشود ولی اساسا چندان توصیه نمیشود و پریودونتیستها به ندرت از این تکنیک برای روت کاورج استفاده میکنند.
حالت دیگر پیوندهای ترکیبی(combination graft) است. در کامبنیشن گرفت یک پیوند بافت همبندی(connective tissue) به اضافه یک پدیکل فلپ روی ناحیه دچار تحلیل قرار گرفته و فیکس میشوند.
در حال حاضر پیوند بافت همبند ساب اپیتلیال(sub-epithelial connective tissue graft)استاندارد طلایی درمانهای پوشش ریشه محسوب میشود که نوعی کامبینیشن گرفت است. در این حالت بعد از قرار دادن پیوند، یک فلپ کرونالی(coronally advanced flap) روی پیوند را پوشانده و به بستر پیوند فیکس میشود.
تکنیک دیگر به نام تونل تکنیک معروف است که البته به لحاظ نتیجه درمان برتری خاصی به تکنیک پیوند بافت همبند ساب اپیتلیال ندارد.
نتیجهگیری کماکان مقالاتی هستند که در نتیجهگیری آنها اشاره شده که وجود یا عدم وجود لثه کراتینیزه در اطراف دندان یا ایمپلنت در نتایج درمان تفاوت معنیداری ندارد ولی توصیه نگارنده و بسیاری از پریودونتیستها و محققان علم پریودونتیکس این است که وجود لثه کراتینیزه برای سلامت بلند مدت دندان و ایمپلنت یک اصل ضروری محسوب میشود.